Информация о беременности

Основная концепция прегравидарной подготовки (далее ПП) – здоровый ребенок. Следовательно, готовиться к беременности необходимо начинать не менее, чем за 3 месяца до зачатия.
Прегравидарная подготовка необходима всем парам, планирующим беременность, но особое значение она приобретает при отягощенном репродуктивном анамнезе.
ПП признана эффективным методом снижения риска перинатальных осложнений.
Обследование при подготовке к беременности направлено на выявление возможных заболеваний/состояний, которые могут негативно повлиять на течение гестации. Как правило, в ходе ПП назначают такие исследования, как:
• клинический анализ крови;
• определение группы крови и резус-фактора;
• определение уровня глюкозы в плазме венозной крови или в капиллярной крови натощак;
• определение антител к бледной трепонеме, антигенов и антител к ВИЧ-1 и -2, выявление HBsAg, антител к вирусу гепатита C и краснухи;
• определение концентрации тиреотропного гормона;
• общий анализ мочи;
• микроскопическое исследование вагинального отделяемого с окраской по Граму, полимеразная цепная реакция для диагностики инфекций, передаваемых половым путём (ИППП), тест на вирус папилломы человека (ВПЧ) в возрасте 30 лет и старше, цитологическое исследование мазков с области экзоцервикса и из цервикального канала;
• ультразвуковое исследование органов малого таза и молочных желёз;
• консультация терапевта и стоматолога, другие специалисты – по показаниям!
В последние годы новым обязательным элементом ПП стала иммунизация против SARS-CoV-2.
Вагинозы и вагиниты, по всей вероятности, не препятствуют зачатию, хотя следует признать. Тем не менее установлено, что беременность, наступившая на фоне патологических выделений из половых путей, чаще протекает с осложнениями.
Присутствие ВПЧ в организме женщины может быть сопряжено с бесплодием, но в целом эти вирусы более опасны для плода, чем для фертильности. Ряд авторов полагают, что ВПЧ повышает частоту невынашивания беременности и преждевременных родов. Вирус может негативно влиять на процессы имплантации и плацентации.
Благоприятный исход беременности ассоциирован с низким разнообразием видового состава «репродуктивного микробиома» и доминированием представителей рода Lactobacillus. Таким образом, устранение дисбиотических нарушений — важный аспект ПП.
Важный элемент ПП — выявление и лечение хронического эндометрита и иных ВЗОМТ на этапе планирования гестации. Наличие ВЗОМТ в анамнезе — самостоятельный фактор риска бесплодия и внематочной беременности. Если зачатие произошло, перенесённые ранее ВЗОМТ повышают риск самопроизвольного аборта, внутриутробной инфекции и хориоамнионита, плацентарной недостаточности, преждевременных родов, инфекционно-воспалительных заболеваний и осложнений у матери и новорождённого.
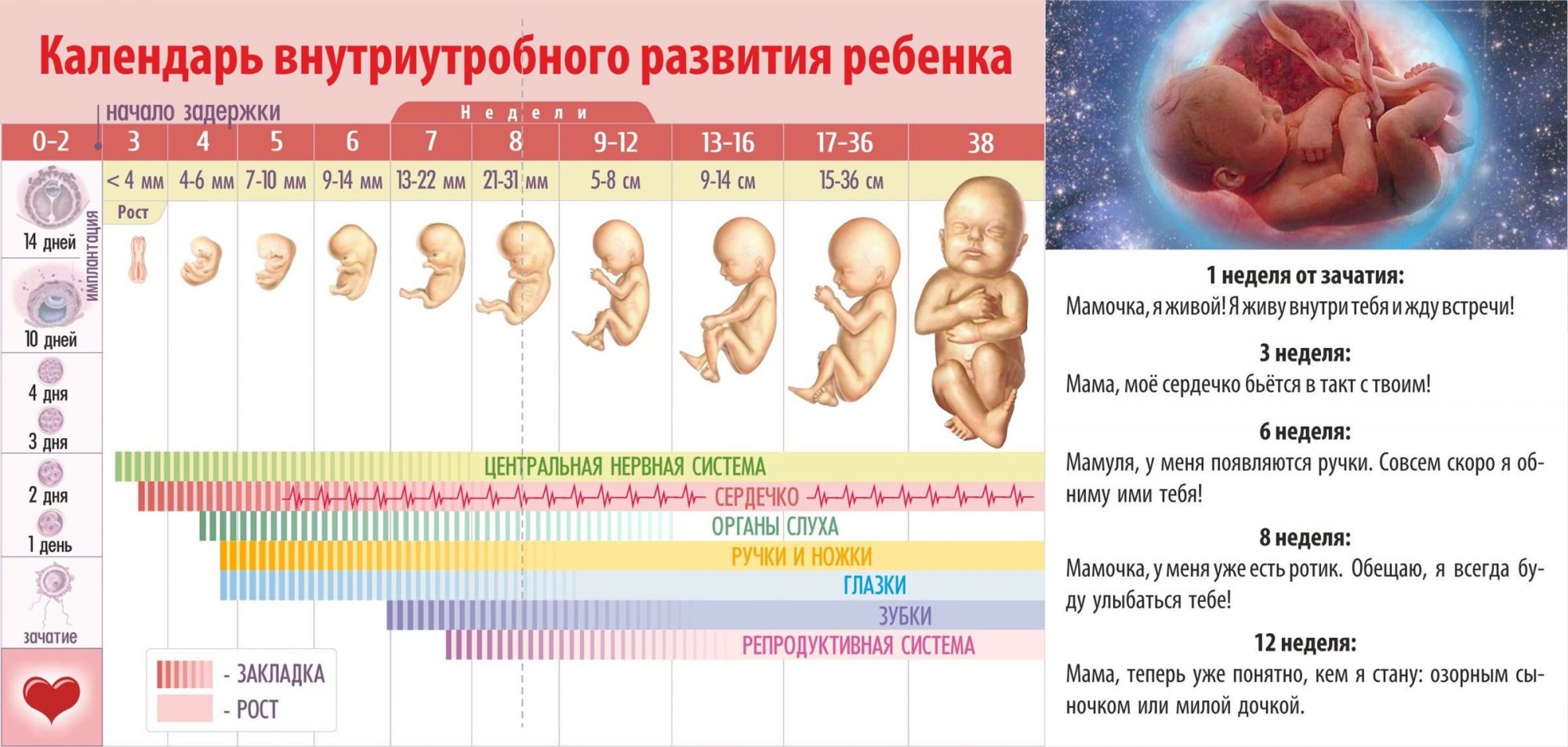
Дотация фолатов— один из элементов ПП, поскольку их дефицит может быть ассоциирован с многочисленными врождёнными пороками развития и осложнениями гестации. Рекомендованная доза фолиевой кислоты для взрослых женщин без отягощённого анамнеза составляет 400 мкг/сут.
Учитывая, что вся территория РФ отнесена к зоне йододефицита, оправдана дополнительная дотация йода. В регионах, эндемичных по дефициту этого микроэлемента, в течение 3 мес до зачатия рекомендовано назначать препараты йода (женщинам — в дозе 200 мкг/сут, мужчинам – 100 мкг/сут).
Женщине, планирующей беременность, рекомендовано включать в рацион жирную рыбу (1 раз в неделю) либо принимать препараты с полиненасыщенными жирными кислотами.
Образ жизни в период планирования беременности:
Ø Отказ от вредных привычек (будущим родителям рекомендовано отказаться от употребления алкоголя, курения; недопустимо употребление наркотических веществ)
Ø Рациональное питание (отказаться от «фаст-фуда». Желательно исключить из рациона полуфабрикаты. Принимать пищу нужно регулярно 4-5 раз в день небольшими порциями, не переедать. В ежедневный рацион планирующей беременность женщины должно входить побольше свежих фруктов и овощей, зелени, молочных продуктов, особенно творога и кефира, зерновых. От консервов лучше отказаться вообще. Желательно ограничить количество легко усваиваемых углеводов и животных жиров, а также кофе).
Перед беременностью желательно нормализовать свой вес, поскольку и избыточный вес и чрезмерная худоба отрицательно сказываются на способности женщины зачать и выносить малыша.
Ø Физические нагрузки для подготовки к беременности (дозированные аэробные (обогащающие организм кислородом) нагрузки полезны для здоровья, они повышают стрессоустойчивость организма, улучшают кровообращение, дыхание, насыщенность кислородом, что благоприятно для зачатия ребенка.
К таким нагрузкам относятся ходьба пешком (в том числе по беговой дорожке), плавание, велосипед, лыжи, коньки. Тренировка мышц брюшного пресса благоприятно скажутся на поддержании формы во время беременности и восстановление после родов, а также поможет благоприятному течению родов.
Мужчинам, планирующим зачатие, необходимо избегать длительного посещения бань, саун, не стоит длительно принимать ванну с горячей водой, носить тесное белье, по возможности избегать перегрева, работы в горячем цеху.
Ø Сон и отдых (Будущим родителям важен непрерывный ночной сон в течение 8 часов в хорошо проветриваемом помещении. Ложиться спать желательно не позже 22 часов)
Ø Стрессы перед беременностью (избегать стрессовых ситуаций, учиться относиться спокойнее ко всему происходящему. Можно овладеть методиками релаксации, самовнушения, посетить психологические тренинги).
Ø Условия труда (избегать работы, связанной с длительным стоянием или с излишней физической нагрузкой, работы в ночное время и работы, вызывающей усталость)
Беременность – это физиологический процесс, происходящий в организме женщины и заканчивающийся рождением ребенка.
Жалобы, характерные для нормальной беременности:
- Тошнота и рвота наблюдаются у каждой 3-й беременной женщины. В 90% случаев тошнота и рвота беременных являются физиологическим признаком, в 10% – осложнением беременности. При нормальной беременности рвота бывает не чаще 2-3-х раз в сутки, чаще натощак, и не нарушает общего состояния.
В большинстве случаев тошнота и рвота купируются самостоятельно к 16-20 неделям беременности и не ухудшают ее исход.
- Масталгия (болезненные ощущения в молочных железах) является нормальным симптомом во время беременности, наблюдается у большинства женщин в 1-м триместре беременности и связана с отечностью и нагрубанием молочных желез вследствие гормональных изменений.
- Боль внизу живота во время беременности может быть нормальным явлением как, например, при натяжении связочного аппарата матки во время ее роста (ноющие боли или внезапная колющая боль внизу живота) или при тренировочных схватках после 20-й недели беременности (тянущие боли внизу живота, сопровождающиеся тонусом матки, длящиеся до минуты, не имеющие регулярного характера).
- Изжога во время беременности наблюдается в 20-80% случаев. Чаще она развивается в 3-м триместре беременности.
- Запоры – наиболее распространенная патология кишечника при беременности, возникает в 30-40% наблюдений. Запоры связаны с нарушением пассажа по толстой кишке и характеризуются частотой стула менее 3-х раз в неделю.
- Примерно 8-10% женщин заболевают геморроем во время каждой беременности.
- Варикозная болезнь развивается у 30% беременных женщин. Причиной развития варикозной болезни во время беременности является повышение венозного давления в нижних конечностях.
- Влагалищные выделения без зуда, болезненности, неприятного запаха или дизурических явлений являются нормальным симптомом во время беременности и наблюдаются у большинства женщин.
- Боль в спине во время беременности встречается с частотой от 36 до 61%. Самой частой причиной возникновения боли в спине во время беременности является увеличение нагрузки на спину в связи с увеличением живота и смещением центра тяжести.
- Распространенность боли в лобке во время беременности составляет 0,03-3%, и возникает, как правило, на поздних сроках беременности.
- Синдром запястного канала (карпальный туннельный синдром) во время беременности возникает в 21-62% случаев в результате сдавления срединного нерва в запястном канале, и характеризуется ощущением покалывания, жгучей болью, онемением руки, а также снижением чувствительности и моторной функции кисти.
- при 1-м визите - определить срок беременности и родов по дате последней менструации и данным УЗИ органов малого таза
- при 1-м визите - измерить массу тела, рост и рассчитать ИМТ
- рекомендовано измерить артериальное давление (АД) и пульс при каждом визите беременной пациентки.
- при 1-м визите - проводится пальпацию молочных желез.
- при 1-м визите - проводится гинекологический осмотр.
- после 20 недель беременности - рекомендовано измерять окружность живота (ОЖ), высоту дна матки (ВДМ) и ведение гравидограммы при каждом визите беременной пациентки.
- после 34-36 недель беременности - рекомендовано определить положение и предлежание плода при каждом визите беременной пациентки
- Рекомендовано определить частоту сердцебиения плода (ЧСС) при каждом визите беременной пациентки после 20 недель беременности при помощи акушерского стетоскопа или после 12 недель беременности при помощи фетального допплера для подтверждения жизнедеятельности плода.
- после 16-20 недель беременности (после начала ощущения шевелений плода) - проводить опрос беременной пациентки по поводу характера шевелений плода при каждом визите.
- в 3-м триместре - Рекомендовано провести беременной пациентке измерение размеров таза (пельвиометрию)
- УЗИ – скрининг плода при сроке беременности 11-13,6 и 18-20,6 недель.
- рекомендовано направлять беременную пациентку группы высокого риска позднего выкидыша и ПР на проведение УЗИ шейки матки (УЗ-цервикометрии) с 15-16 до 24 недель беременности с кратностью 1 раз в 1-2 недели
- рекомендовано направлять беременную пациентку на проведение кардиотокографии (КТГ) плода с 33 недель беременности с кратностью 1 раз в 2 недели
- при 1-м визите и в 3-м триместре беременности - консультации врача-терапевта и врача-стоматолога, при 1-м визите - врача-офтальмолога.
Лабораторные исследования:
- при 1-м визите и в 3-м триместре беременности - исследование уровня антител классов M, G (IgM, IgG) к вирусу иммунодефицита человека-1/2 и антигена p24 (Human immunodeçciency virus HIV 1/2 + Agp24) в крови; определение антител к поверхностному антигену (HBsAg) вируса гепатита В (Hepatitis В virus) в крови или определение антигена (HbsAg), определение суммарных антител классов М и G (anti-HCV IgG и anti-HCV IgM) к вирусу гепатита С, определение антител к бледной трепонеме
- при 1-м визите в 1-м или 2-м триместрах беременности - определение антител класса G (IgG) и класса M (IgM) к вирусу краснухи.
определение антигена стрептококка группы В (S. agalactiae) в отделяемом цервикального канала в 35-37 недель беременности
- при 1-м визите и в 3-м триместре беременности - микроскопическое исследование влагалищных мазков на гонококк, трихомонады, дрожжевые грибы.
- при 1-м визите - микробиологическое (культуральное) исследование средней порции мочи на бактериальные патогены однократно на выявление бессимптомной бактериурии.
- при 1-м визите - определение основных групп по системе AB0 и антигена D системы Резус (резус-фактор) однократно. Рекомендовано направлять резус-отрицательную беременную пациентку на определение антирезусных антител при 1-м визите, затем при отсутствии антител в 18-20 недель беременности и в 28 недель беременности
- при 1-м визите, во 2-м и в 3-м триместре беременности - проведение общего (клинического) анализа крови.
- при 1-м визите и в 3-м триместре беременности - проведение биохимического общетерапевтического анализа крови.
- при 1-м визите и в 24-26 недель беременности - определение нарушения углеводного обмена.
- в 24-28 недель беременности - проведение перорального глюкозотолерантного теста (ПГТТ) с 75 г глюкозы.
- при 1-м визите и перед родами - проведение коагулограммы (ориентировочного исследования системы гемостаза).
- при 1-м визите - исследование уровня тиреотропного гормона (ТТГ) в крови однократно.
- при 1-м визите, во 2-м и в 3-м триместре беременности - проведение общего (клинического) анализа мочи.
- Рекомендовано после 22 недель беременности во время каждого визита беременной пациентки определять белок в моче с помощью специальных индикаторных полосок.
- при 1-м визите - проведение цитологического исследования микропрепарата шейки матки (мазка с поверхности шейки матки и цервикального канала).
- Беременной пациентке группы высокого риска преэклампсии рекомендовано назначить пероральный прием ацетилсалициловой кислоты с 12 недель беременности до 36 недель беременности по 150 мг/день
- Беременной пациентке с беременностью, наступившей в результате ВРТ, рекомендовано назначение гестагенов с момента трансвагинальной пункции яичников или в первые трое суток после нее.
- Беременной пациентке группы высокого риска самопроизвольного выкидыша рекомендовано назначить прием гестагенов с 1-го визита до 20 недель беременности
- Беременной пациентке группы высокого риска преждевременных родов рекомендовано назначить прием препаратов прогестерона с 22 до 34 недель беременности
- При резус-отрицательной принадлежности крови мужа/партнера, введение антирезусного иммуноглобулина Rho(D) в 28-30 недель не проводится. В случае неинвазивного определения резус-отрицательной принадлежности крови у плода по циркулирующим в крови матери внеклеточным фрагментам плодовой ДНК, введение антирезусного иммуноглобулина Rho(D) в 28-30 недель не проводится.
- Беременной пациентке рекомендовано назначить пероральный прием фолиевой кислоты на протяжении первых 12 недель беременности в дозе 400 мкг в день.
- Беременной пациентке рекомендовано назначить пероральный прием препаратов йода (калия йодида) на протяжении всей беременности в дозе 200 мкг в день.
- Беременной пациентке группы высокого риска преэклампсии при низком потреблении кальция (менее 600 мг/день) рекомендовано назначить пероральный прием препаратов кальция на протяжении всей беременности в дозе 1 г/день
- Беременной пациентке группы высокого риска гиповитаминоза витамина D рекомендовано назначить пероральный прием витамина D на протяжении всей беременности в дозе 10 мкг (400 МЕ) в день.
- Беременной пациентке группы низкого риска авитаминоза не рекомендовано рутинно назначать прием поливитаминов.
- Беременной пациентке не рекомендовано рутинно назначать прием Омега-3 полиненасыщенных жирных кислот.
- Беременной пациентке при нормальном уровне гемоглобина и/или ферритина не рекомендовано рутинно назначать прием препаратов железа
- Беременной пациентке не рекомендовано назначать прием витамина А, Е, С

- избегать работы, связанной с длительным стоянием или с излишней физической нагрузкой, работы в ночное время и работы, вызывающей усталость,
- отказаться от работы, связанной с воздействием рентгеновского излучения,
- избегать физических упражнений, которые могут привести к травме живота, падениям, стрессу: занятий контактными видами спорта, различных видов борьбы, видов спорта с ракеткой и мячом, подводного погружения,
- быть достаточно физически активной, ходить, делать физическую зарядку для беременных в течение 20-30 минут в день (при отсутствии жалоб и противопоказаний),
- при путешествии в самолете, особенно на дальние расстояния, одевать компрессионный трикотаж на время всего полета, ходить по салону, получать обильное питье, исключить алкоголь и кофеин,
- при путешествии в автомобиле использовать специальный трехточечный ремень безопасности,
- сообщить врачу о планируемой поездке в тропические страны для проведения своевременной вакцинации,
- правильно и регулярно питаться: потреблять пищу достаточной калорийности с оптимальным содержанием белка, витаминов и минеральных веществ, с обязательным включением в рацион овощей, мяса, рыбы, бобовых, орехов, фруктов и продуктов из цельного зерна,
- избегать использования пластиковых бутылок и посуды, особенно при термической обработке в ней пищи и жидкости, из-за содержащегося в ней токсиканта бисфенола А,
- ограничить потребление рыбы, богатой метилртутью (например, тунец, акула, рыба-меч, макрель),
- снизить потребление пищи, богатой витамином А (говяжей, куриной утиной печени и продуктов из нее),
- ограничить потребление кофеина менее 300 мг/сутки (1,5 чашки эспрессо по 200 мл или 2 чашки капучино/лате/американо по 250 мл, или 3 чашки растворимого кофе по 250 мл),
- избегать употребления в пищу непастеризованное молоко, созревшие мягкие сыры, паштеты, плохо термически обработанную пищу,
- если Вы курите, постараться бросить курить или снизить число выкуриваемых в день сигарет,
- избегать приема алкоголя во время беременности, особенно в первые 3 месяца.
- Немаловажным для беременной женщины является ее эмоциональный фон. На всем протяжении беременности Вам нужно избегать стрессовых ситуаций и эмоциональных переживаний.
- Половые контакты во время беременности не запрещены при Вашем нормальном самочувствии. В случае болей, дискомфорта, появлении кровяных выделений при половых контактах, а также при появлении зуда, жжения во влагалище и белей необходимо прекратить половые контакты и обратиться к врачу.
Для небеременных пациенток на прегравидарном этапе действуют следующие правила вакцинации:
-Ревакцинация от дифтерии и столбняка проводится каждые 10 лет. При подготовке к планируемой беременности вакцинацию от дифтерии и столбняка следует проводить не менее, чем за 1 месяц до её наступления.
-Вакцинация от гепатита В проводится трехкратно по схеме 0-1-6 месяцев. При подготовке к планируемой беременности вакцинацию от гепатита В следует начинать не позднее, чем за 7 месяцев до её наступления.
-Вакцинация от краснухи проводится женщинам, ранее не привитым или привитым однократно и не болевшим. При подготовке к планируемой беременности вакцинацию от краснухи следует провести не позднее, чем за 2 месяца до планируемой беременности.
-Вакцинация от кори проводится женщинам ≤35 лет (женщинам некоторых профессий в возрасте ≤55 лет), ранее не привитым, привитым однократно и не болевшим.
-Применение комбинированной вакцины для профилактики кори, краснухи и паротита у женщин требует предохранения от беременности в течение 1 месяца после введения вакцины.
-Вакцинация от ветряной оспы проводится женщинам ранее не привитым и не болевшим. При подготовке к планируемой беременности вакцинацию от ветряной оспы следует провести не позднее, чем за 3 месяца до планируемой беременности.
-Вакцинация от COVID-19 проводится пациенткам, планирующим беременность (на прегравидарном этапе), и беременным пациенткам вакцинами для профилактики COVID-19 с актуальным антигенным составом согласно инструкциям к лекарственным препаратам. Кратность вакцинации определяется нормативными документами Минздрава России.
-В сезон гриппа вакцинация вакцинами для профилактики гриппа пациенткам, планирующим беременность (на прегравидарном этапе за 1 месяц до планируемой беременности), и беременным пациенткам во 2-м-3-м триместре беременности (в группе повышенного риска – начиная с 1-го триместра беременности).
Беременным пациенткам противопоказана вакцинация вакцинами для профилактики вирусных инфекций, содержащими аттенуированные штаммы (против кори, краснухи, эпидемического паротита, ветряной оспы и др.). -Вакцинировать не привитую и не болевшую ранее беременную пациентку от желтой лихорадки допускается только при предстоящем переезде в эндемичную зону или по эпидемическим показаниям. Беременным пациенткам допустима вакцинация инактивированными вакцинами, генно-инженерными вакцинами, или анатоксинами (вакцинами для профилактики бактериальных инфекций) в случае высокого риска инфицирования.
-Вакцинировать беременную пациентку от полиомиелита, гепатита А и В, менингококковой и пневмококковой инфекции следует при предстоящем переезде в эндемичную зону, в качестве постконтактной специфической профилактики и при высоком риске заражения при условии отсутствия вакцинации в период прегравидарной подготовки. При проведении вакцинации против вирусного гепатита В используются вакцины, не содержащие консерванты.
-Лечебно-профилактическая иммунизация вакциной для профилактики бешенства может проводиться беременной женщине при угрозе заражения бешенством в результате контакта и укуса больными бешенством животными, животными с подозрением на заболевание бешенством, дикими или неизвестными животными.
-Вакцинировать беременную пациентку от столбняка следует при высоком риске инфицирования и при отсутствии вакцинации на прегравидарном этапе.
-Вакцинировать беременную пациентку от дифтерии и коклюша следует при высоком риске инфицирования и при отсутствии вакцинации на прегравидарном этапе. Используют вакцины для профилактики дифтерии (с уменьшенным содержанием антигена), коклюша (с уменьшенным содержанием антигена, бесклеточной) и столбняка, адсорбированная, что дополнительно способствует выработке сывороточных противококлюшных антител у женщины с последующей трансплацентарной передачей и профилактике коклюша у младенцев. Возможно проводить вакцинацию беременных против коклюша во 2-м или 3-м триместрах, но не позднее 15 дней до даты родов с целью профилактики коклюшной инфекции.
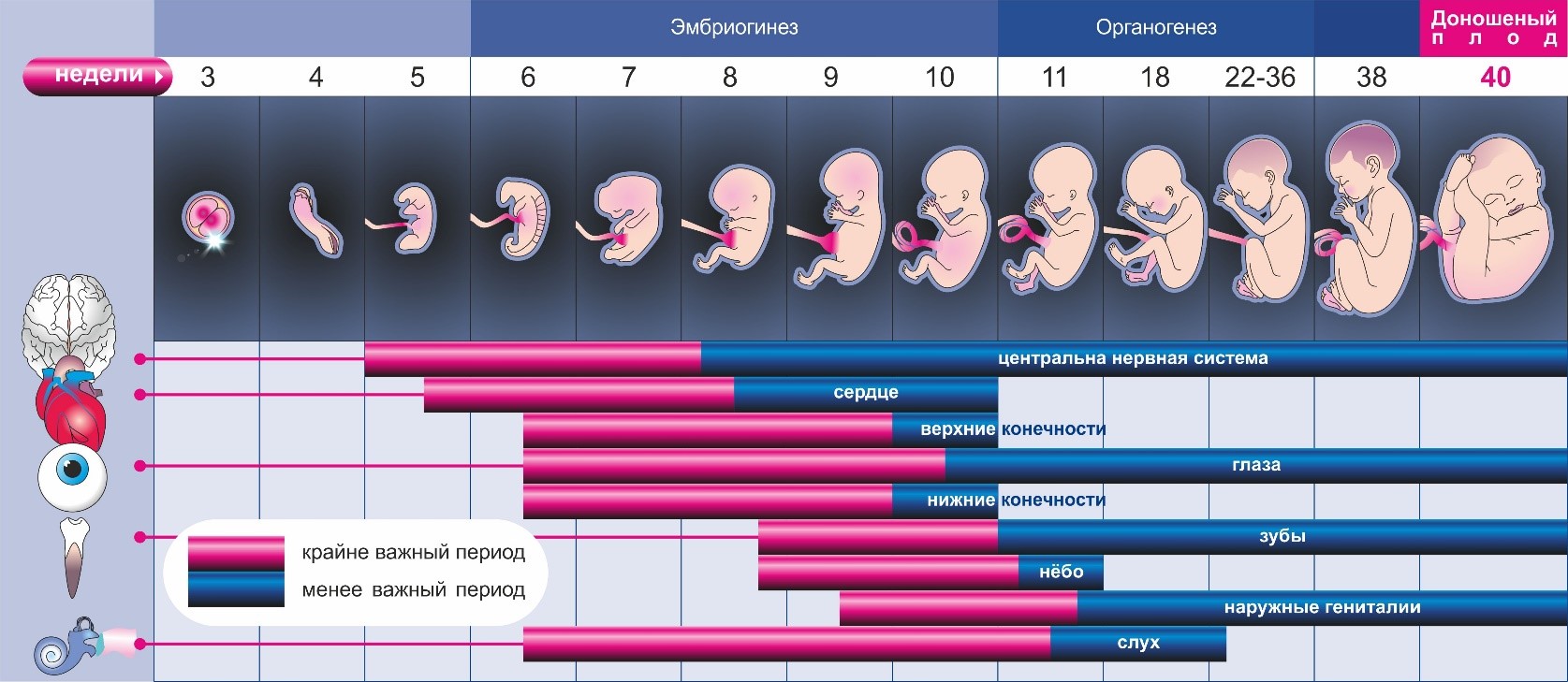
1-4 недели
Жизнь ребенка в утробе матери- это настоящий забег длиною в жизнь. Из крошечной клетки ему нужно вырасти в сложный организм. Он чувствует, слышит и понимает все, что творится вокруг него, постепенно обучаясь и готовясь начать познавать большой мир.
5-8 недели
Эмбрион активно развивается, начиная обосабливаться от оболочек. На данном этапе формируются зачатки мышечной, костной и нервной систем. На 7й неделе определяются зачатки глаз, живот и грудь, а на ручках проявляются пальцы. У малыша уже появился орган чувств — вестибулярный аппарат. Длина эмбриона — до 12 мм. У плода определяется лицо, можно различить ротик, носик, ушные раковины. Головка у зародыша крупная и ее длина соотносится с длиной туловища; тельце плода сформировано. Уже существуют все значимые, но пока еще не полностью сформированные, элементы тела малыша. Нервная система, мышцы, скелет продолжают совершенствоваться. Поэтому этот период беременности считают важным.
9-12 недели
Пальчики на руках и ногах уже с ноготками. Плод начинает шевелиться в животе у беременной, но мать пока не чувствует этого. Специальным стетоскопом можно услышать сердцебиение малыша. Мышцы продолжают развиваться.
13-16 недели
Второй триместр начинается с четырнадцатой недели. У малыша в данный период появляются первые волосики. К шестнадцатой неделе мышечная и нервная система ребенка в достаточной степени развиваются, он вырастает до 16 см, глазки становятся чувствительными к световым раздражителям, появляются первые движения лицевых мышц.
17-20 недели
В утробе малыш интенсивно растет и развивается. К завершению двадцатой недели кожа ребенка становится менее прозрачной, нежели была ранее. Это происходит вследствие начала накапливания подкожного жира. Моторные нейроны головного мозга достаточно развиты, что позволяет малышу совершать разнообразные движения, в том числе даже класть большой пальчик в рот.
21-24 недели
Начало формирования рецепторов органов чувств приходится на двадцать первую неделю. У ребенка развиваются язык и вкусовые рецепторы, мозг получает возможность обрабатывать тактильные ощущения. При завершении двадцать второй недели вес ребенка будет примерно равен пятистам граммам, его длина составит около 25 см. Далее происходит развитие нервной системы и мозга.
25-28 недели
В это время происходит завершение периода наиболее активного роста. От двадцатой до тридцатой недели масса малыша удваивается, к концу периода вес уже находится в пределах 1-1,5 кг. Веки малыша до двадцать восьмой недели закрыты неплотно, что способствует развитию сетчатки. Ребенок в эти недели начинает различать вкусы, слышать звуки. Можно отметить его многочисленные движения в ответ на различные звуки и прикосновения. Нервная система и мозг находятся в стадии быстрого роста и развития.
29-32 недели
У мамы наступает третий триместр. Органы малыша созревают, он растет и накапливает жировые отложения. К 32 неделе длина малыша составит примерно 40 см, его вес увеличится до 2 кг. Малыш начинает тренировать дыхательную мускулатуру, много двигается и даже икает иногда, т. е. совершает икательные движения. Он практикуется в дыхании.
33-36 недели
36 неделя завершится для будущего младенца достижением веса 2,4-2,8 кг, его рост составит примерно 48 см. Далее масса ребенка будет расти на 200 г каждую неделю. Благодаря слою жировых клеток черты лица станут округлыми, лицевые мышцы уже приспособлены для сосания. Зачастую во время ультразвукового обследования в данный период хорошо видно, как малыш пытается засунуть кулачок в рот или просто сосет пальчик.
37-40 недели
В среднем к 40 неделе рост малыша составляет 51-53 см, масса – 3-4 кг. Ребенок уже полноценно двигается в утробе и использует ножки и ручки. У малышей развиты хватательные навыки, они умеют мигать и глотать, вытягивают ножки и крутят головой. Мамы отчетливо могут различить периоды сна и бодрствования. Сосательный рефлекс становится максимально выраженным. Малыш готов появиться на свет и начать следующий этап жизни.
Беременная женщина должна правильно настроиться на роды, сконцентрироваться на желаемом результате и поверить в собственные силы. Правильный психологический настрой и теоретические знания помогут женщине стать мамой, успешно пройти все этапы родов и прижать к сердцу долгожданного ребенка.
После успешного зачатия происходит слияние биологических систем матери и её будущего ребёнка.
И в результате включаются пусковые механизмы физиологического процесса, названного «омолаживающая сыворотка»:
· замедление старения организма;
· сверхбыстрая регенерация тканей.
Взаимосвязь поздней беременности и омоложения женского организма.
Несмотря на определённые риски, которые несёт в себе поздняя беременность, специалисты отмечают оказываемое ею положительное влияние на организм матери. В ходе вынашивания младенца в кровь женщины выбрасывается повышенное количество гормонов. Они способствуют мобилизации защитных сил организма. Женщины, имеющие хотя бы одного ребёнка, живут на несколько лет дольше своих нерожавших сверстниц.
Кроме того, в их организмах происходят следующие изменения:
· улучшение памяти и восприятия новой информации;
· поддержание высокой активности и отличной координации движений;
· увеличение некоторых долей головного мозга, спровоцированное избытком гормонов;
· повышение активности эндокринной системы и нормализация обмена веществ.
И это далеко не весь список положительных изменений, происходящих в организме будущей мамы при кормлении и вынашивании малыша. Берегите себя и помните, что беременность благоприятно сказывается на состоянии вашего здоровья!
Методы немедикаментозного обезболивания родов
- Фитбол. Способствует расслаблению тазового дна, а также обеспечивает свободу движения. При использовании в положении сидя мяч оказывает безболезненное давление на промежность, что может блокировать часть ноцицептивной рецепции на уровне спинного мозга и тем самым уменьшить ощущение боли.
- Массаж. Может уменьшить дискомфорт во время родов, облегчить боль и повысить удовлетворенность женщины родами. Он является простым, недорогим и безопасным вариантом для облегчения боли.
- Акупрессура. Ограниченные данные свидетельствуют о пользе акупрессуры. Нет никаких известных рисков использования акупунктуры, если она проводится обученным персоналом, использующим одноразовые иглы.
- Аппликация теплых пакетов. Тепло обычно прикладывается к спине женщины, нижней части живота, паху, промежности. Возможными источниками тепла могут быть: бутылки с теплой водой, носок с нагретым рисом, теплый компресс (полотенце, смоченные в теплой воде и отжатое), электрогрелка или теплое одеяло. Следует соблюдать осторожность, чтобы избежать ожогов. Лицо, осуществляющее уход, должно проверить источник тепла на своей коже и поместить один или два слоя ткани между кожей женщины и горячей упаковкой. В дополнение к тому, что тепло используется для облегчения боли, оно также применяется для облегчения озноба или дрожи, уменьшения жесткости суставов, уменьшения мышечного спазма и увеличения растяжимости соединительной ткани.
- Холод. Холодные пакеты могут быть приложены к нижней части спины, когда женщина испытывает боль в спине. Возможные источники холода: мешок или хирургическая перчатка, заполненные льдом, замороженный пакет геля, пластиковая бутылка, наполненная льдом, банки с газированной водой, охлажденные во льду. Необходимо поместить один или два слоя ткани между кожей женщины и холодной упаковкой. Холодные компрессы на промежность могут использоваться периодически в течение нескольких дней после родов.
- Техники релаксации, включая постепенное мышечное расслабление и дыхательные методики. Техники йоги для расслабления, дыхания и положения, используемые на антенатальном этапе, уменьшают чувство тревоги по поводу родов. Применение йоги во время родов может уменьшить боль, повысить удовлетворенность родами.
- Душ или погружение в воду в первом периоде родов. Чтобы избежать повышения температуры тела женщины и потенциального увеличения риска для плода, температура воды должна быть как температура тела человека или немного выше (не больше 37ºС). Длительное погружение (более двух часов) продлевает роды и замедляет сокращения матки, подавляя выработку окситоцина. Медицинские противопоказания для погружения в воду: лихорадка, подозрение на инфекцию, патологический характер ЧСС плода, кровянистые выделения из половых путей и любые состояния, требующие постоянного мониторинга состояния плода. Доказательства пользы от погружения в воду во втором периоде родов ограничены. При этом нет никаких свидетельств увеличения побочных эффектов для новорожденного или женщины от родов в воду. Женщина, которая настаивает на родах в воду, должна быть проинформирована о том, что преимущества и риски этого выбора не были изучены в достаточной степени.
- Аудиоаналгезия (музыка, белый шум или окружающие звуки). Способствует увеличению удовлетворенностью родами и снижению риска послеродовой депрессии.
- Ароматерапия. Эфирные масла являются сильнодействующими веществами и могут быть потенциально вредными при неправильном использовании. Беременным женщинам следует избегать смешивания собственных эфирных масел. Процесс использования аромотерапии должен контролироваться специально обученным персоналом. Персонал больницы должен быть информирован об использовании аромотерапии для защиты от аллергической реакции у людей, чувствительных к эфирным маслам.
- Гипноз. Может уменьшить использование фармакологических методов обезболивания во время родов. Не было выявлено влияния на удовлетворение от снижения боли. Гипноз - это сфокусированная форма концентрации. Самогипноз - одна из форм гипноза, в которой сертифицированный специалист учит человека вызывать состояние измененного сознания. Основная цель при использовании самогипноза в родах - помочь женщине сохранить контроль, управляя тревогой и дискомфортом, вызывая целенаправленное состояние расслабления. Следует отметить, что гипноз противопоказан людям с серьезными психологическими нарушениями или психозом в анамнезе. Других очевидных рисков или недостатков для использования гипноза в родах нет.
- Внутрикожные или подкожные инъекции стерильной #воды для инъекций при болях в пояснице или любой другой родовой боли. Водные инъекции обычно состоят из четырех внутрикожных или подкожных инъекций от 0,1 до 0,5 мл стерильной воды. Первые две точки локализуются над задними верхними подвздошными остями (там, где находятся правая и левая ямочки ромба Михаэлиса). Две другие точки расположены на 3 см ниже и на 1 см медиальнее первых двух. Протерев место инъекции спиртовым шариком, вводится стерильная вода, и образуются четыре маленькие папулы. Инъекции должны делаться быстро, чтобы уменьшить длительность боли от самих инъекций. Пациентку следует предупредить о том, что в течение 30-60 секунд она будет испытывать жжение от инъекций. Через 2 минуты наступает облегчение боли, которое длится 1-2 часа. Не было зарегистрировано никаких побочных эффектов, кроме временной боли при инъекции.
Медикаментозное обезболивание родов:
- Нейроаксиальная анальгезия в родах (эпидуральная аналгезия)
- Системное медикаментозное обезболивание
Наличие партнера в родах приветствуется и предлагается пациенткам при наличии обследования.
Что нужно при себе иметь для участия в партнёрских родах:⠀
- Флюорография не более 6 месяцев без патологий органов грудной клетке
- Чистая сменная одежда и обувь
- Партнёр может приехать с Вами по факту схваток
Лактация — процесс образования молока в молочных железах с возможностью регулярного его выведения. Начинается он под действием определенных гормонов после рождения ребёнка.
Длительность процесса нормальной лактации у женщины находится во временном диапазоне от 5 до 24 месяцев. Количество молока, выделяемого за сутки, может колебаться, в среднем, от 0,6 до 1,3 литров. Пик его выработки наблюдается на первой и второй неделе после родов, затем идет период стабильного выделения, в соответствии с потребностью в нем конкретного ребёнка. Если женщина, в силу каких-либо причин, не прикладывает малыша к груди после родов, то лактация может прекратиться самостоятельно в течение нескольких недель.
Доказано многочисленными научными исследованиями, что материнское молоко самым положительным способом сказывается на развитии ребенка.
Основные преимущества естественного вскармливания:
- Выступает полноценным источником питания. Грудное молоко является кладезем белков, жиров, витаминов и других, необходимых растущему организму, полезных макро- и микроэлементов. Содержание полезных в нем веществ может колебаться в зависимости от питания, времени года и общего самочувствия матери. Поэтому крайне важно соблюдать сбалансированное питание, которое будет удовлетворять потребности обоих организмов.
- Служит дополнительной естественной защитой от заболеваний. Следует отметить, что все вирусы и бактерии, поражающие материнский организм, ведут к выработке иммуноглобулинов, в полной мере присутствующих в молоке. Таким образом ребёнок получает сильную иммунную защиту. Более того, грудное вскармливание способствует развитию собственной системы иммунитета, защищающей организм от различных инфекций.
- Является профилактикой аллергических заболеваний. Научно доказано, что продолжительное (более года) грудное вскармливание, в сочетании со сбалансированным питанием матери, является действенной профилактикой пищевой аллергии у детей.
- Способствует правильному формированию прикуса и развитию речевого аппарата. Правильное развитие мышц мягкого неба, которые задействованы в процессе сосания молока, способствуют более легкому воспроизведению звуков, что облегчает становление речи у ребёнка.
- Способствует нормальному физическому развитию ребёнка. Грудное вскармливание помогает обеспечить правильное соотношение жира и мышц в детском организме. Также оно отвечает за соответствие нормам длины и массы тела ребёнка. Дети на полноценном естественном вскармливании обычно не выходят за допустимые границы показателей, определенных для их возраста.
- Обеспечивает эмоциональный комфорт ребёнку. Тесная психологическая связь между матерью и ребёнком, сформированная во время грудного кормления, сохраняется на протяжении всей жизни. Отмечено, что такие дети обычно более спокойны, а впоследствии лучше адаптируются в коллективе и во взрослой жизни.
Вы должны обратиться к врачу при появлении следующих жалоб:
- рвота> 5 раз в сутки,
- потеря массы тела> 3 кг за 1-1,5 недели,
- повышение артериального давления> 120/80 мм рт. ст.,
- проблемы со зрением, такие как размытие или мигание перед глазами,
- сильная головная боль,
- боль внизу живота любого характера (ноющая, схваткообразная, колющая и др.),
- эпигастральная боль (в области желудка),
- отек лица, рук или ног,
- появление кровянистых или обильных жидких выделений из половых путей,
- лихорадка более 37,5,
- отсутствие или изменение шевелений плода на протяжении более 12 часов (после 20 недель беременности).
Нормальные роды - своевременные роды одним плодом, начавшиеся спонтанно, с низким риском акушерских осложнений к началу родов и прошедшие без осложнений, при которых ребенок родился самопроизвольно в головном предлежании, после которых родильница и новорожденный находятся в удовлетворительном состоянии.
|
Плановое кесарево сечение |
Экстренное |
Неотложное |
|
Полное предлежание плаценты и врастание плаценты |
любом варианте предлежания плаценты с кровотечением |
При преждевременном излитии околоплодных вод при доношенной беременности и наличии показаний к плановому КС |
|
Предлежание сосудов плаценты |
прогрессирующей преждевременной отслойке нормально расположенной плаценты |
преэклампсии тяжелой степени, HELLP синдроме при беременности и в родах (при отсутствии условий для быстрого родоразрешения через естественные родовые пути) |
|
два и более КС; миомэктомия (2-5 тип по классификации FIGO или неизвестное расположение миоматозного узла) |
угрожающем, начавшемся или свершившемся разрыве матки |
не корригируемых нарушениях сократительной деятельности матки, не сопровождающихся дистрессом плода |
|
Гистеротомия в анамнезе |
дистресс-синдроме плода, сопровождающемся признаками прогрессирующего метаболического ацидоза по данным КТГ или уровня лактата |
отсутствии эффекта от родовозбуждения окситоцином |
|
Наличия препятствия со стороны родовых путей для рождения ребенка |
клинически узком тазе |
хориоамнионите и неготовности естественных родовых путей к родам |
|
Предполагаемый крупный плод (≥ 4500 г) |
выпадении петель пуповины или ручки плода при головном предлежании |
дистресс-синдроме плода, сопровождающегося сомнительным типом КТГ, прогрессирующим, или нарушением кровотока в артерии пуповины по данным допплерографии |
|
Тазовое предлежание плода: при сроке беременности менее 32 недель, тазове пределажние + другие показаниями к КС, рубцом на матке после КС, ножном предлежании плода, предполагаемой массе плода <2500 г или >3600 г (данное показание носит рекомендательный характер) |
приступе эклампсии в родах |
|
|
Устойчивое поперечное положение плода |
агонии или внезапной смерти женщины при наличии живого плода (при наличии возможности) |
|
|
Дистоция плечиков плода в анамнезе с неблагоприятным исходом (мертворождение, тяжелая гипоксия, энцефалопатия, травма ребенка и матери (лонного сочленения) |
||
|
Все пациентки с первичным эпизодом генитального герпеса после 34 нед.беременности, или клинические проявления генитального герпеса возникли накануне родов |
||
|
При ВИЧ инфекции при вирусной нагрузке перед родами >1000 копий/мл, неизвестной вирусной нагрузке перед родами или неприменении противовирусной терапии во время беременности и/или непроведении антиретровирусной профилактики в родах |
||
|
Некоторые аномалии развития плода (гастрошизис, омфалоцеле, крестцово-копчиковая тератома больших размеров) |
||
|
При соматических заболеваниях матери, требующих исключения потуг |
Женская консультация проводит индивидуальные и групповые занятия по подготовке беременных женщин и супружеских пар к рождению ребёнка.
Занятия доступны в сообществе Telegram «9 месяцев» по ссылке: t.me/shadrinsk_9mes
Программа обучения в школе здоровья «Школа материнства»
Занятие 1. «Психологическая подготовка к естественным родам»;
- Календарные сроки наступления родов.
- Подготовка к поступлению в роддом. Необходимые вещи.
- Предвестники родов. Ощущения, сроки возникновения и их роль. Первые часы родовой деятельности.
- Физиология и психология оперативного родоразрешения
- Настрой на роды как на естественный физиологический процесс. Важность спокойного поведения в родах.
- Признаки опасности. Важность своевременного обращения за медицинской помощью
Занятие 2. «Дыхание и методы самообезболивания. Гимнастика»;
- Физиология и психология родов. Периоды родов, их продолжительность. Распределение силы в родах. Движение малыша по родовым путям.
- Физиология I периода родов, механизм схваток. Дыхание во время схваток, приёмы релаксации и способы снятия боли.
- Методы массажа и самомассажа. Комфортные позы.
- Физиология II периода родов. Поведение во время потуг. Правильное туженье. Навыки правильных потуг.
- Физиология III периода родов. Изгнание плаценты.
Занятие 3. «Послеродовый период. Грудное вскармливание»;
1. Изменения в организме женщины после родов.
2. Преимущества грудного вскармливания для женщины и ребёнка.
4. Гигиена. Первое прикладывание. Преимущества совместного пребывания матери и ребёнка и кормления по требованию.
5. Механизм кормления грудью. Смена груди при кормлении.
6. Основные позы для кормления.
7. Основные трудности при грудном вскармливании. Современные приспособления для сохранения грудного вскармливания.
8. Контрацепция в послеродовом периоде.
Занятие 4. «Ответственное отцовство. Партнерские роды».
- Мотивы партнерских родов. Представления партнёров о родах.
- Обязательные условия для партнерских родов. Требования, к партнёру. Варианты партнерских родов.
- Психологическая и социальная готовность к отцовству.
- Роль и функции отца в семье.
- Взаимоотношения между супругами до, во время и после появления ребёнка.
Телефоны женской консультации:
регистратура 8 (35253) 6-10-94
кабинет МСП 8 (35253) 6-01-12
Часы работы: пн.-пт. 8:00 - 16:00
I Триместр (1-13 недель)
Ранний токсикоз - легкая степень-рвота 5 и менее раз, средняя степень тяжести -10 раз, тяжелая степень - до 20-25раз в день.
Действие: обратится в ЖК. Госпитализация в средней и тяжелой форме.
Угроза (прерывание беременности) - боли внизу живота, пояснице, кровянистые выделения.
Действия: вызов скорой медицинской помощи.
ОРВИ - насморк, боль в горле и кашель – обусловлены воспалительными процессами в верхних и нижних дыхательных путях.
Действия: вызвать врача терапевта на дом, уведомить врача гинеколога.
II Триместр (14-29 недель)
Опасные состояния:Анемия — это патологическое состояние, при котором уровень гемоглобина и/или эритроцитов ниже нормы. Это приводит к тому, что ткани и органы получают недостаточно кислорода. В результате замедляются или нарушаются внутриклеточные обменные процессы.
Признаки: утомляемость,изменение вкуса, артериальное давление, головокружение,обмороки.
Действия: обратиться в ЖК для обследования.
Угроза прерывания беременности - боли внизу живота, пояснице,кровянистые выделения.
Действия: вызов скороймедицинской помощи.
Предлежание плаценты - это аномальное прикрепление органа, когда плацента локализуется в нижней части матки и частично или полностью закрывает внутренний маточный зев.
Признаки: кровянистыевыделения из половых путей различной интенсивности
Действия: вызвать бригаду скорой помощи
III Триместр (29недель и до родов)
Осложнения:Гестоз - это осложнение нормальной беременности, которое может развиваться после 20 недель гестации.
Основными признаками являются подъем давления в артериях, появление белковых молекул в моче и отечность. В настоящее время термин «гестоз» заменен на преэклампсию, что в очередной раз подчеркивает серьезность и опасность этого патологического состояния.
При гестозе проводится лечение в условиях стационара !!!
Хроническая фетоплацентарная недостаточность - это нарушение, обусловленное структурными и функциональными изменениями в плаценте, наступившими в результате различных патологических изменений в организме матери или плода, что повлекло за собой расстройство транспортной, питательной, гормональной и метаболической функций плаценты.
Признаки: Ярких признаков может не быть, диагноз подтверждается – УЗИ, допплерометрией, КТГ.
Преждевременная отслойка плаценты— это патологическое состояние, при котором происходит раннее отделение плаценты от матки (во время беременности, в первом и во втором периоде родов), которое в норме должно происходить только после родов. Это осложнение беременности, которое
представляет риск для вынашивания плода. Она может также быть причиной значительной кровопотери и поэтому является жизнеугрожающим состоянием для самой беременной.
Это опасное состояние, которое требует немедленной медицинской помощи.
Нормальная беременность диагностируется при визуализации в полости матки одного эмбриона/плода с наличием сердцебиения без пороков развития при ультразвуковом исследовании.
Кратность посещения врача акушера-гинеколога во время нормальной беременности: Оптимальная кратность посещения врача акушера-гинеколога беременной женщиной с нормально протекающей беременностью составляет от 5 до 7 раз. Оптимальным временем первого визита к врачу является 1-й триместр беременности (до 10 недель).
Клинические рекомендации
Все полезные вещества плод получает через кровь матери. И правильный рацион беременной женщины должен покрывать все потребности ребенка и ее. Но это не значит, что нужно есть много, скорее питание должно быть разнообразным и состоять из натуральных продуктов высокого качества, без вредных добавок. Дневной рацион беременной женщины должен включать в себя белки, углеводы, жиры, витамины и минеральные вещества. Калорийность дневного потребления пищи должна составлять около 2400 ккал.
Дневной рацион беременной женщины должен включать в себя:
- Белки- не менее 100 г в первой половине беременности и 120 г— во второй. Ежедневно прием нежирного мяса или рыбы — 150 г. Готовить лучше на пару, отваривать или запекать. Ежедневно одно вареное яйцо, если нет аллергии. Кисломолочные продукты до 0.5 л в день: сыр, кефир, творог, ряженка. Бобовые, орехи и семечки также содержат белки.
- Углеводы - около 350-400 г в сутки. Отдавайте предпочтение «медленным» углеводам: кашам, черному и цельнозерновому хлебу, фруктам, ягодам, овощам. Ограничьте до минимума выпечку, сладости, сахар, макароны.
- Жиры - 80 г в сутки, из них 15-30 г растительные жиры, остальное животные.
Основные ошибки рациона:
- Недостаточное количество пищи
- Плохое качество продуктов (рафинированная еда, консервированные продукты, красители)
- Неправильное соотношение продуктов (недостаток белка или витаминов и минералов)
- Переедание (злоупотребление мучным, жирным, жареным, сладким)
Источники витаминов:
- Витамин Е — нерафинированное подсолнечное масло, печень, яйца, крупы, орехи, горох, фасоль, чечевица.
- Витамин С — цитрусовые, смородина, киви, сладкий перец
- Витамины группы В — пшеничная и ржаная мука, неочищенный рис, горох, печень, почки.
- Витамин А- фрукты и овощи желтого, красного и оранжевого цвета (морковь, абрикосы, персики, перцы, тыква, дыня, помидоры)
- Фолиевая кислота — любая зелень
Источники микроэлементов:
- Кальций — молочные продукты, сыр, орехи, зеленые овощи
- Фосфор — рыба и морепродукты, яйца, неочищенное зерно
- Калий — изюм, горох, шпинат
- Магний — арбуз, орехи, крупы
- Железо — яичный желток, зеленые яблоки, мясо, печень, гранаты
Основные проблемы беременной женщины — это тошнота, изжога, запоры.
Чтобы не было изжоги, постарайтесь питаться дробно: понемногу, но часто. Пейте много чистой негазированной воды. Включайте в рацион каши, бананы, отруби.
Снизить проявления токсикоза можно, если не есть продукты, провоцирующие тошноту: соленое, жареное, консервированное, кофе, чай, молоко. Пищу можно отваривать и протирать. Есть маленькими порциями. Обязательно завтракать. Полезны овощные супы, зеленый чай, соки, минеральная вода без газа. Не пить перед едой и сразу после принятия пищи.
Для профилактики запоров, больше двигайтесь, соблюдайте питьевой режим и включайте продукты, богатые клетчаткой: хлеб с отрубями и ржаной, зерновые каши, овощи, фрукты, ягоды, сухофрукты.
Чего нельзя есть беременным женщинам?
Существуют продукты, от которых следует отказаться беременным женщинам:
- Откажитесь от суши. Нельзя есть непрожаренное мясо. Не пробуйте на содержание соли фарш. В них могут содержаться опасные бактерии и паразиты- листерию, токсоплазму, ленточного червя, бычий цепень.
- Сырые яйца и нестерилизованное молоко. Риск заражения сальмонеллезом.
- Грибы. Грибы впитывают, как губка, все ядовитые вещества. Если вы не знаете, где были собраны грибы — не покупайте их. Шампиньоны разрешены в небольшом количестве.
- Корица и розмарин- вызывают сокращения матки, могут спровоцировать кровотечения или преждевременные роды.
Не рекомендовано:
- Сыр с плесенью, мягкие сыры — риск листерии
- Козий и овечий — риск сальмонеллеза
- Кофеиновые напитки
- Специи — уже с 7 месяца беременности плод способен различать вкус
- Майонез, фаст-фуд, жирная еда — нагрузка на печень и почки, высокая калорийность
- Любые экзотические продукты — риск аллергической реакции
- Редька, редис, горох, фасоль — провоцирует газообразование и гипертонус матки
- В последнем триместре ограничить соль — она задерживает воду в организме. Если вы желаете, чтобы малыш родился здоровым, то откажитесь от курения и алкоголя.
| Название | Кому | Сколько |
| Ежемесячное единое пособие при беременности | Женщинам, которые встали на учет по беременности до 12 недель и имеет доход не более прожиточного минимума в Курганской области на члена семьи и имущество в пределах лимита. | 50, 75 или 100% прожиточного минимума для трудоспособного населения в Кургане – это: 7169,50, 10 754,25 или 14 339 руб. в месяц. |
| Пособие по беременности и родам | Женщинам с 30 недель беременности с официальным оформлением на работе и уплатой взносов. | Средний заработок за каждый день декрета. Минимум зависит отМРОТ, с 1 января 2024 года — 88 566,40 руб. за 140 дней при обычной беременности. Максимум рассчитывается с учетом предельной базы для страховых взносов — 4039,73 руб. в день, или 565 562,20 руб. за 140 дней. При многоплодной беременности максимум составит 783 707,62 руб. за 194 дня. |
| Единовременное пособие беременной жене призывника | Супруге военнослужащего по призыву, если срок беременности на момент службы мужа в армии составляет не менее 180 дней. Только при зарегистрированном браке. | 38 963,47 руб. |
| Единовременное пособие при рождении ребенка | Одному из родителей при любом доходе. Если работают или не работают оба, платят матери. Если кто-то не работает, пособие получает трудоустроенный | 24 604,30 руб. |
| Ежемесячное пособие по уходу за ребенком до 1,5 года | Трудоустроенному или неработающему взрослому, который находится в отпуске по уходу за ребенком. С 2024 года можно получать даже при полной занятости — вместе с зарплатой | Неработающему- 8591,47 руб. Назначается по тем же критериям, что и единое пособие Трудоустроенные родители получают пособие из расчета 40% среднего заработка за два предыдущих года: не меньше 8591,47 руб. и не больше 49 123,12 руб. в месяц |
| Единовременное пособие при рождении (усыновлении) одновременно двух и более детей | Семьи с детьми | 40 000 руб. |
| Ежемесячное пособие на ребенка призывника до 3 лет | Матери или опекуну ребенка, отец которого служит в армии | 16 698,63 руб. |
| Ежемесячная выплата из маткапитала до 3 лет | При среднедушевом доходе семьи не более двух прожиточных минимумов на душу населения в Курганской области. Имущество не учитывается. | Один региональный прожиточный минимум для детей — на любого по счету ребенка в семье за счет маткапитала. В среднем — 15 000 руб. в месяц |
| Ежемесячное единое пособие на детей до 17 лет | Матери или отцу ребенка до 17 лет с учетом нуждаемости семьи. Доход — не более прожиточного минимума на душу населения в Курганской области, имущество — в пределах утвержденного перечня, все взрослые получают трудовой доход или могут обосновать его отсутствие | 50, 75 или 100% детского прожиточного минимума в Курганской области на каждого ребенка 7221,50 руб 10 832,25 14 443 руб. |
| Материнский капитал | Матери, при ее отсутствии - отцу | на первого ребенка — 833 024,74 руб., на второго — 630 380,78 или 202 643,96 руб. в зависимости от года рождения. |
| Прожиточный минимум в Курганской области - 14 339 руб. | ||
Поддержка беременных , многодетных и малоимущих женщин.
Номер телефона горячей линии «Стоп-аборт»
Бесплатный социальный телефон общероссийской круглосуточной кризисной линии помощи
8-800-100-48-77
позвонив по которому, можно получить профессиональную психологическую и юридическую помощь, консультацию врача, а также предоставляется информация о региональных приютах, организациях и центрах защиты материнства (более 700 пунктов помощи по РФ), оказывающих
продовольственную и гуманитарную помощь кризисным беременным женщинам и семьям находящимся в тяжелой жизненной ситуации.
Телефон «горячей линии» поддержки беременных женщин
8-800-2000-492
Социально-ориентированные некоммерческие организации оказывающие поддержку в городе Кургане:
1. Православная служба "Милосердие", Храм Порт-Артурской иконы Божией Матери в Кургане
+7 (922) 677-88-48
Ястржембского ул., д.41А, Курган
2. Курганское областное отделение общероссийского общественного благотворительного фонда "Российский детский фонд"
+7 (912) 571-44-27
640020, г. Курган, ул. Савельева, 6, помещение 4
3. Филиал государственного фонда поддержки участников специальной военной операции «Защитники Отечества» по Курганской области
+7 (3522) 44-35-05
Володарского, 38, г.Курган
